センター長挨拶
message
当センターの特色
feature

当センターでは、関節外科専門医が主に膝関節と股関節の人工関節置換術を受けられる患者様に対して診療をしております。近畿圏においてトップクラスの人工関節置換術の手術実績がありますが、患者様に最適な治療を選択していただけるよう、骨切り術や関節温存手術など人工関節以外の選択肢も幅広く提供しています。
よりよい人工関節手術を目指して、早くからMIS(最小侵襲)手術を取り入れ、輸血の必要性を最小限とし、術後の疼痛コントロールをおこなっております。膝関節、股関節ともに、両側同時手術を積極的におこなっており、入院日数や費用など患者様の負担をできる限り軽減できるように努めています。膝関節であれば40%程度、股関節なら20%程度で両側同時手術を実施しています。
手術後は翌日からリハビリテーションを開始し、40名を超えるリハビリテーションスタッフが365日充実したリハビリテーションを提供します。日常生活の制限はほとんどなく、一人でも多くの患者様が自宅へ復帰できるよう日々努めております。
股関節の病気と治療
hip joint disease and treatment
股関節の仕組み
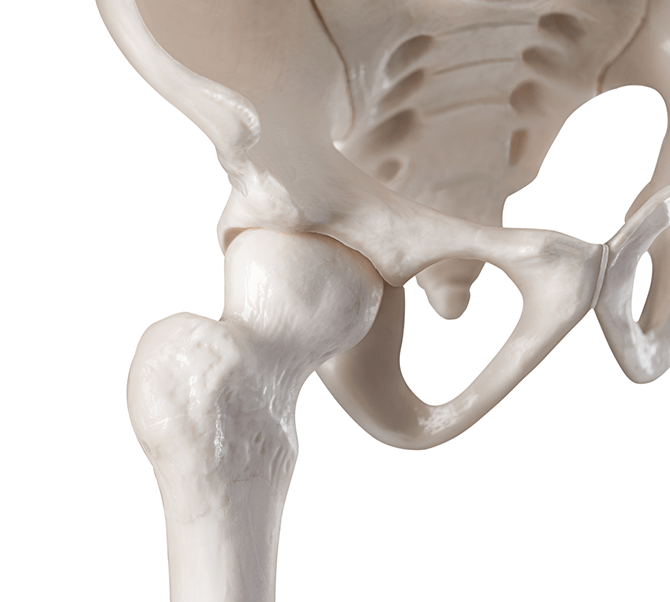
股関節の仕組み
股関節は球関節(ボールと受け皿の関節)として知られており、大腿骨(ふとももの骨)の丸い骨頭(ボール)が骨盤の臼蓋(受け皿)に組み合わさって出来ています。関節は、骨の表面がとても滑らかで弾力のある軟骨と呼ばれる組織で覆われており、その軟骨が関節を動かしたり、体重がかかった時の衝撃をやわらげるクッションの役目をしています。
軟骨は通常耐久性があるものですが、年齢を重ねるにつれてすり減っていきます。関節を守っている軟骨がすり減ることにより、徐々に変形性股関節症を発症します。股関節を動かしたり、体重がかかるたびに、すり減った軟骨の下のむき出しになった骨同士がこすれあって痛むようになります。股関節の痛みや変形の原因は、炎症・腫瘍・外傷によるものなど様々です。激しい痛みを生じさせる疾患としては、変形性股関節症や関節リウマチ、骨頭壊死などがよく知られています。
代表的な病気

代表的な病気
-
-
- 変形性股関節症
様々な原因により、股関節の軟骨がすり減り、股関節の痛みが生じる病気です。
高齢化が進む日本において股関節の痛みに悩まされている方々は増える一方でありますが、そのうち多くの方が治療どころか正確な診断も受けることができずに、半ばあきらめていることが多いのが現状です。
股関節疾患の大半を占める変形性股関節症は、日本人においては殆どが(全体の8割前後)臼蓋形成不全という先天性の骨盤形態異常によるもので、50代や60代になって初めてその異常を知らされる方も珍しくありません。股関節痛はこのような先天異常によるものが多いため、腰痛などと違いリハビリテーションや東洋医学で痛みが取れることは少なく、手術治療に踏み切ることが多いと考えられております。手術としては人工股関節全置換術(THA)が一般的な方法ですが、人工関節には寿命があるため(年齢や性別にもよりますが10年から20年と考えられております)、寿命が来たら再置換術を受けなければなりません。若年の方には外反骨切りや、寛骨臼蓋回転骨切り(RAO)、キアリ骨切りなど各種骨切りが勧められます。
当然のことながら、痛みを我慢したからと言って命にかかわることはありません。人工股関節全置換術であったらどんなに進行してからでも行うことができるため、あわてて治療する必要はありません。しかし、その痛みを我慢し続けることにより、腰痛が生じたり反対側の膝を痛めたりしてしまうこともあります。一度ひどく痛めてしまった膝や腰は、そののち股関節のみを治療しても治ることはありません。手術以外の治療法がないとはいえ、常に熟練した専門医に診察を受けるだけでも、その後の体のことを考えると大切です。
変形性股関節症の痛みは必ずしも股関節に生じるとは限りません。放散痛と言いますが、膝や腰に痛みが来ることもよくあります。それゆえ前述の通り、腰痛や膝関節症と診断を受けてリハビリテーションや注射を受け続けている人も少なくありません。簡単な見分け方は、あぐらをかこうとした際に痛みが出るか否かです。該当する場合、股関節専門医の受診が勧められます。
- 変形性股関節症
-
-
-
- 特発性大腿骨頭壊死症(ION)
大腿骨頭の一部が、血流の低下により壊死(骨が腐った状態ではなく、血が通わなくなって骨組織が死んだ状態)に陥った状態です。骨壊死が起こること(発生)と、痛みが出現すること(発症)、には時間的に差があり、骨壊死があるだけでは痛みはありません。骨壊死に陥った部分が潰れることにより、痛みが出現します。
特発性大腿骨頭壊死症は、大量に飲酒される方や、ステロイドというお薬を大量に投与を受けた方に比較的多く発生しますが、何の誘因もなく生じることもあります。
自覚症状があり圧潰の進行が予想されるときは速やかに手術適応を決定します。若年者においては自分の関節を残す骨切り術が第一選択となりますが、壊死範囲の大きい場合や骨頭圧潰が進んだ症例や高齢者などでは人工関節置換術が必要となることもあります。
本症は厚生労働省の指定難病であり、医療費補助の対象となっています。
- 特発性大腿骨頭壊死症(ION)
-
-
- 発育性股関節形成不全(DDH)
先天的に骨盤の覆いが少ないために股関節の安定性が得られず、股関節の痛みを生じる状態です。筋力トレーニングなどで対処できることもありますが、程度によっては手術を要します。手術としては、RAO(寛骨臼回転骨切り術)、キアリ骨切り術、臼蓋形成術などを行うことになります。ただし、回復まで時間を要する術式であるため、社会的状況(仕事や家庭の状況)と照らし合わせる必要があります。
- 発育性股関節形成不全(DDH)
治療法

治療法
〇保存的治療
-
-
- 減量
- 適切な運動
- 肢位や体位など、日常生活動作に関する指導
- 痛み止めや湿布の投薬治療
- ヒアルロン酸注射
-
〇手術的治療
-
- THA(全人工股関節置換術)
ひとくちに全人工股関節置換術といってもその手技はさまざまで、股関節へ到達するプロセスとして大きく二つの方法があります。一つは前方アプローチ、もう一つが後方アプローチです。当院ではMIS手術のひとつであるALS(anterolateral-supine approach)という手術方法で行います。これは、前方アプローチに分類されます。
すべての人工股関節には、構造上、“脱臼”という合併症があります。脱臼とは、骨盤側のインプラントと、大腿骨側のインプラントが外れてしますアクシデントのことです。
脱臼はとても稀なことで、通常の生活の中では生じません。しかし、転倒したり脚を強くひねったりすると脱臼することがあります。そして、この脱臼はどちらかというと股関節の後方へインプラントが外れてしまうことが多いのです。
前方アプローチに分類されるALSは“脱臼しにくい手術方法”であると考えられます。
この脱臼しにくいALSの利点を生かし、当院では手術直後から一切の動作制限を設けず、“しゃがみ込み”や“正座”の自由にしていただいております。このことは、当院の全人工股関節置換術における大きな特徴の一つです。
もう一つの特徴は、左右の股関節を同時に手術できることです。
変形性股関節症を患った患者様は、左右の股関節が同じように悪くなることがあります。左右の股関節に対して、機会を分けて別々に手術治療を受けるとなると、治療期間がとても長くなります。
しかし、当院では仰向けのまま手術するため、左右同時手術が可能です。
そして、手術後の経過に関しても、片側の手術と比較して大きく遅れることはありません。
ALSでは筋肉へのダメージが小さいことから、手術中の出血量が少なく、さらに筋力の回復が早いため、両側同時に手術を行っても、手術翌日から歩行訓練が可能です。
体への負担を考えて、80歳以下であれば両側同時手術をご提案しております。
- THA(全人工股関節置換術)
- SPO(寛骨臼移動術)
当院では寛骨臼移動術のなかでも、SPOという新しい手術方法で治療します。健康な関節の構造を保ったまま、骨盤から骨の一部をくりぬき、適切な位置に移動します。
他の寛骨臼移動術と比較したSPOの特徴は、手術の傷口が小さく、手術による筋肉へのダメージが少ないことです。やはり、手術度の痛みが軽減され、良好な筋力の回復が期待できます。
手術後は、くりぬいた骨が骨盤につながるまで歩くことはできません。しばらく車いすで生活し、3週間目から少しずつ歩く練習を始めます。骨が完全につながるまでには約3か月程度かかります。
寛骨臼形成不全の治療では、治療期間がとても長くなりますが、くりぬいた骨が適切に骨盤につながれば、寛骨臼は正しい形態を取り戻します。
時間はかかりますが、治療が完成した後は自由で健康な生活が送れます。
インタビュー動画
interview video
当院の人工股関節置換術について、人工関節センター 副センター長の槇医師が解説しています。4分程度の短い動画ですので、ぜひご覧ください。
膝関節の病気と治療
disease and treatment
膝関節の仕組み
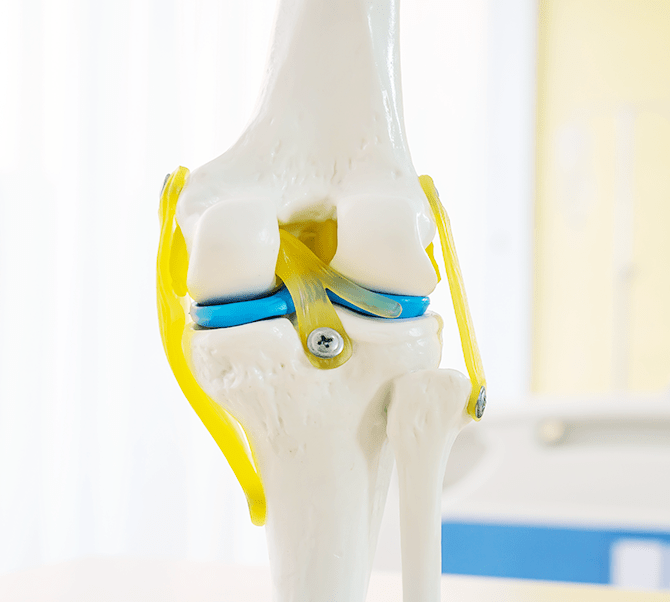
膝関節の仕組み
膝関節は大腿骨(腿の骨)、脛骨(すねの骨)、そして膝蓋骨(膝のお皿)からなる関節です。更に関節の回りに靱帯や筋肉があり安定性を保つことができます。
また、大腿骨と脛骨および膝蓋骨の表面は弾力性があって、とても滑らかな軟骨で覆われています。軟骨は関節を動かしたり、体重がかかった時の衝撃を緩和するクッションの役目をもっています。股関節のしくみで説明したように、軟骨は通常耐久性があるものですが、年齢を重ねるにつれてすり減っていきます。関節を保護する軟骨がすり減ることにより、徐々に変形性膝関節症を発症します。また、関節リウマチや、以前にスポーツのけがなどによって膝の靱帯を痛めたり、骨折をしたことが原因で、関節の変形が生じることもあります。そして、体重がかかるたびに、軟骨の下のむき出しになった骨同士がこすれあって痛んだり、こわばったりするようになります。
膝関節の仕組み
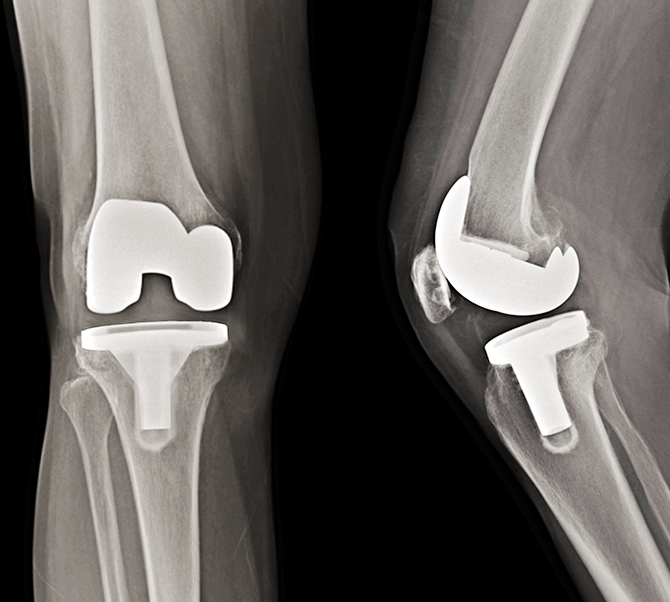
代表的な病気
変形性膝関節症とは、膝の軟骨がすり減り骨の変形が生じる病気です。大腿骨と脛骨の間にある関節軟骨が、加齢や酷使、体重過多などによって負担が掛かることにより徐々にすり減っていき、大腿骨と脛骨との関節の隙間が狭くなっていきます。さらに関節軟骨がすり減っていくと、骨同士が直接接触し易くなり、炎症を起こしたり、骨の位置がずれたりします。進行すると激しい膝の痛みが生じるとともに、膝関節の変形がみられます。進行が激しい重度の場合は、人工膝関節(TKA)置換術による手術治療が必要になります。
膝関節の仕組み

治療法
- TKA(全人工膝関節置換術)
全人工膝関節置換術において、膝の安定性と可動性を両立するには確実な手術テクニックが必要です。当院では、Gap techniqueと呼ばれる技術を駆使して手術を行います。
Gap techniqueとは、手術中に膝関節運動の回転中心を測定し、そのデータを元にインプラントの位置と向き、サイズを決定するテクニックのことです。
このテクニックにより、すべての患者様に安定した術後成績を提供することが可能となりました。現在では解剖学的な骨の形態も参考にするModified gap techniqueで手術を行っています。
当センター長である岩城は、ロンドン大学での留学時代に「ヒトの膝の動き」に関する研究を行いました。膝関節は、曲げ伸ばしに伴い、膝の内側を基準にして外側がより大きく回旋します。この動きを“Medial pivot motion”といいます。
当院では、このような膝関節が有する本来の動きを保ちながら、それぞれの患者様の膝の状態に合わせて、安定して長持ちするインプラントデザインと採用しております。 - UKA(単顆型人工膝関節置換術)
変形性膝関節症では、通常、膝関節の全体に障害が及びます。関節の軟骨は広い範囲で摩耗し、膝を支える人体にもダメージを認めることが普通です。
しかし、なかには、靭帯が健康な状態を保っていて、障害が関節軟骨の狭い部分だけに限局することもあります。
このような場合、健康な部分は温存し、障害が生じた部分だけをインプラントに置き換える治療方法があります。これを単顆型人工膝関節置換術(UKA)といいます。
単顆型人工膝関節置換術の特徴は、手術の傷口が小さく、骨を削る量も少ないため、全人工膝関節置換術と比較して手術にともなう患者様の苦痛を抑えることができます。
関節の広い範囲を健康なまま残すことができるため、”動きが自然でよく曲がる膝“が期待できます。
単顆型人工膝関節が開発された1970年代にはインプラントが長持ちしないこともありました。
しかし、その後の研究で、手術前の患者様の状態を適切に見定めれば、単顆型人工膝関節置換術も十分に長持ちすることがわかりました。
現在、当院では人工膝関節置換術を受ける患者様のうち、約20%を単顆型人工膝関節置換術で治療しております。 - 高位脛骨骨切り術(HTO)
膝の軟骨の損傷が内側・外側のどちらかである場合は骨切り術の適応となります。
すねの骨の上部をくさび形に切り開いて人工骨を入れ、金属を使って固定する方法で、自身の関節を温存できるメリットがあります。将来的に変形性膝関節症が進行してしまったとしても、次の選択肢として人工膝関節置換術を受けることができます。
骨がつくまでに時間がかかるため、術後の一定期間はスポーツなどが制限されます。治療期間は長くなりますが、リハビリを行い、骨の固定に使った金属を取り除いてしまえば、その後はスポーツや重労働を行うことも可能です。そのため、まだ年齢が若かったり、農作業で積極的に膝を使ったりと、活動性の高い人には特に勧められる手術です。
インタビュー動画
interview video
人工関節センターの谷口医師が、人工膝関節置換術を受けられた患者様の術後についてお話しています。
MIS(負担の少ない手術)
の取り組み
efforts of mis
MISとは?
MISとは、手術による患者様への負担を最小限に抑える手術テクニックのことです。
従来の一般的な手術方方法では、手前の作業スペースを確保するために関節の周りにある筋肉の一部を切り取る必要がありました。しかし、当院では筋肉をできるだけ切り取らずに、筋肉と筋肉の間から手術します。
このテクニックを使うことで、手術による筋肉へのダメージが小さくなり、手術中の出血が抑えられたり、手術後の痛みを軽減したりすることができます。また機能回復がより早期に、より強くなることも期待できます。
医師紹介
doctor referral

卒業大学
- ・大阪市立大学医学部(1991年卒)
経歴
- ・1996年~1999年 ロンドン大学勤務
- ・1999年~2000年 日生病院 整形外科医長
- ・2001年~2003年 大阪労災病院 整形外科医長
- ・2004年~2011年 大阪市立大学医学部付属整形外科 講師
- ・2011年~2013年 大阪市立大学医学部付属整形外科 准教授
- ・2013年~ 中之島いわき病院 院長
資格
- ・日本整形外科学会認定 整形外科専門医
所属学会等
- ・日本CAOS研究会(評議員)
- ・日本人工関節学会(評議員)
- ・日本股関節学会
- ・臨床バイオメカニズム学会
- ・関節症学会
- ・日本セラミックインプラント研究会
- ・Orthopaedic Research Society
卒業大学
- ・近畿大学医学部
経歴
- ・近畿大学附属病院 研修医
- ・島田病院 医員
- ・八尾はぁとふる病院 医員
- ・大阪市立大学整形外科 病院講師
- ・大阪社会医療センター 整形外科科長
- ・中之島いわき病院 医長
- ・大阪整形外科病院 人工関節センター副センター長
- および整形外科医局長/li>
資格
- ・日本整形外科学会認定整形外科専門医
- ・日本人工関節学会認定医
- ・日本統計学会認定 統計検定1級 統計応用「医薬生物学」
所属学会等
- ・日本整形外科学会
- ・日本人工関節学会
- ・日本股関節学会
- ・日本統計学会

卒業大学
- ・近畿大学医学部 (2004年卒)
経歴
- ・2006年~ 島田病院(現:運動器ケア しまだ病院)整形外科 医員
八尾はぁとふる病院(2008年兼務) - ・2013年~ 運動器ケア しまだ病院整形外科 医長
- ・2020年~ 運動器ケア しまだ病院整形外科 科長
- ・2025年~ 運動器ケア しまだ病院整形外科 副部長
- ・2026年1月~ 医療法人啓信会 大阪整形外科病院
資格
- ・日本整形外科学会認定 整形外科専門医

卒業大学
- ・日本医科大学医学部 (2013年卒)
経歴
- ・2013年~ 医療法人財団 健貢会 総合東京病院
- ・2015年~ 日本大学附属板橋病院
- ・2016年~ 川口市立医療センター
- ・2017年~ 自治医科大学附属さいたま医療センター
救急救命センター(整形外科) - ・2020年~ 医療法人社団 苑田会
苑田会人工関節センター病院 - ・2022年4月~ 医療法人啓信会 大阪整形外科病院
資格
- ・日本整形外科学会認定整形外科専門医
手術実績
Surgical results
| 術 式 | 症 例 数 | ||||
|---|---|---|---|---|---|
| 2021年 | 2022年 | 2023年 | 2024年 | 2025年 | |
| 近畿 トップ クラス人工関節置換術 |
786 | 918 | 1,013 | 1,195 | 1,239 |
| 人工関節置換術(股) (内)再置換術 |
308 (11) |
398 (15) |
463 (6) |
556 (11) |
594 (10) |
| 人工関節置換術(膝) (内)人工膝単顆置換術 (内)再置換術 |
465 (63) (8) |
511 (65) (10) |
543 (51) (4) |
629 (79) (3) |
637 (202) (14) |
| 人工関節再置換術(肩) | 13 | 9 | 8 | 10 | 8 |
| 寛骨回転骨切り術 | 3 | 8 | 10 | 2 | 5 |
| 高位脛骨骨切り術 | 4 | 1 | 3 | 5 | 3 |
| 関節鏡下肩腱板断裂手術 | 112 | 100 | 99 | 125 | 112 |
| 関節鏡下肩関節唇形成術など | 21 | 8 | 5 | 13 | 13 |
| 観血的関節授動術(肩)(膝) | 38 | 19 | 25 | 23 | 13 |
| 骨折観血的手術など | 121 | 10 | 21 | 13 | 149 |
| 関節内骨折観血的手術など | 12 | 23 | 35 | 47 | 44 |
| 骨内異物(挿入物)除去術など | 68 | 107 | 115 | 167 | 157 |
| 関節内異物(挿入物)除去術など | – | 3 | 7 | 13 | 19 |
| 椎間板摘出術(後方摘出術)など | 32 | 29 | 44 | 67 | 48 |
| 脊椎固定術 | 83 | 60 | 72 | 73 | 44 |
| 椎弓形成術 | 87 | 97 | 103 | 128 | 83 |
| 椎体形成術 | 54 | 66 | 62 | 66 | 51 |
| アキレス腱断裂手術 | 6 | 13 | 14 | 20 | 14 |
| ACL再建術 | 12 | 25 | 23 | 19 | 36 |
| 関節脱臼整復術 | 6 | 4 | 6 | 10 | 8 |
| 関節鏡下半月板縫合術 | 60 | 36 | 40 | 36 | 48 |
| 腱鞘切開術などの手指手術 | 83 | 106 | 120 | 145 | 128 |
| その他の手術 | 138 | 330 | 394 | 528 | 451 |
| 合 計 | 1,724 | 1,965 | 2,211 | 2,695 | 2,665 |
トップ
クラス人工関節置換術
外来担当医表
outpatient doctor
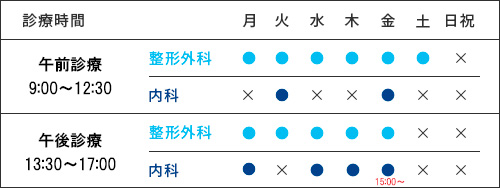
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 9:00-12:30 (受付12:30まで) |
谷内 | 岩城(9:30~) 谷口 |
槇 | 槇 | 槇(3週) 谷口(4週) 岩城(5週) |
|
| 13:30-17:00 (受付17:00まで) |
谷口(14:30~) | 岩城(~16:30) 槇 谷口 |
岩城 槇 |
谷口 |
受診のご案内
- 【休診日】土曜日午後・日曜日・祝日・年末年始
- 時間外診療・救急外来(整形のみ)は24時間対応いたします。
- ※駐車台数に限りがあるため、できるだけ公共交通機関をご利用ください。
- ※面会時には、病棟のナースステーションで面会の手続きを行って下さい。







