関節鏡・スポーツ医学センターの紹介
Introduction of arthroscopic and
sports medicine center
関節鏡・スポーツ医学センターとは

関節鏡・スポーツ医学センターとは
当センターでは、肩、膝、肘関節、足関節などの疾患を中心に老若男女、ジュニア・学生アスリートから、スポーツ愛好家、トッププロまで、あらゆるレベルを対象に治療をしております。
幅広い疾患に対して、体への負担が少ない関節鏡を用いた低侵襲手術を行っており、早期からスポーツリハビリテーションを受けていただけます。
また、手術による傷が小さいため、疼痛も少なく早期に退院が可能です。
対象者
対象者
- 小学生からプロ選手まで野球肘などのスポーツ障害
- スポーツでの肩・肘・膝・足の違和感や痛みが取れない方
- 捻挫や脱臼のあと痛みや外れやすさが続いている方
- 五十肩や腱板損傷などの肩の痛みや動かしにくさの障害
関節鏡・スポーツ医学センターとは
関節鏡・スポーツ医学センターとは
- 肩
- :肩関節唇損傷、反復性肩関節脱臼(亜脱臼)、SLAP損傷、肩腱板損傷・断裂
肩関節拘縮、変形性肩関節症、肩インピンジメント症候群、リトルリーグ肩
- 肘
- :野球肘、テニス肘
- 股
- :股関節唇損傷、股関節インピンジメント(FAI)
- 膝
- :内側・外側側副靱帯損傷、前・後十字靱帯損傷、膝オスグット病、膝半月板損傷
軟骨損傷、分裂膝蓋骨(二分質疑骨)、離断性骨軟骨炎
- 足
- :足関節インピンジメント症候群、骨軟骨病変、足関節靱帯損傷、足底腱膜炎
関節鏡視下手術とは
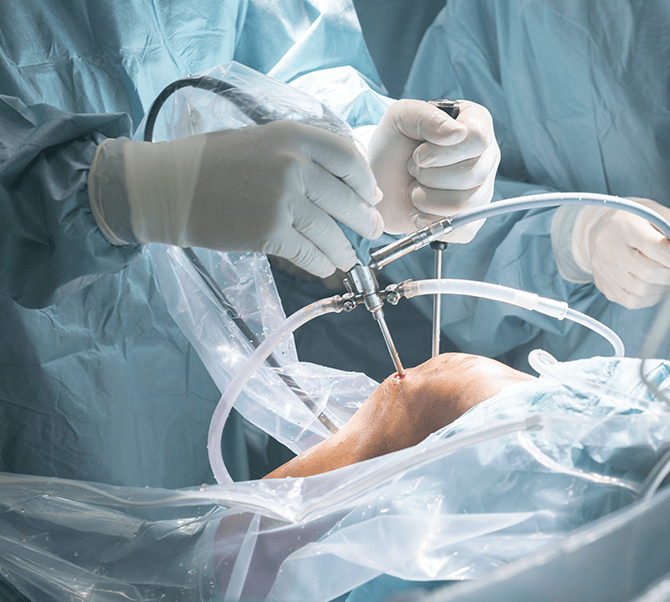
関節鏡視下手術とは
近年、整形外科領域においても身体の負担が少ない侵襲手術が求められおり、関節の内視鏡である関節鏡を用いた手術です。以前はオープン手術で行われていた手術も、器具および技術の進歩により、多くの手術が関節鏡視下手術として行われています。
関節鏡視下手術は、6~7mmの皮膚切開を2~3個作り、この小さな入口から直径4mmの細いカメラや手術器具を関節内に挿入し手術を行います。関節周囲の健常な筋肉などを傷つけることもなく手術が可能で術後の痛みが少なく、早期の機能回復が望めます。術後の傷も小さく、目立ちません。
スポーツリハビリテーション
Sports rehabilitation
スポーツリハビリテーションとは

スポーツリハビリテーションとは
近年、国際スポーツ競技大会の開催や健康維持のため、スポーツへの関心が高まっています。
スポーツを観るだけでなく、競技する人々が増えており、学生スポーツ選手やスポーツ愛好家の方々が急増しています。様々な種類の競技種目があり、それに伴って多種多様な外傷や障害も増加傾向にあります。当院では、野球、ソフトボール、テニス、ラグビー、サッカー、バスケットボール、バレーボール、陸上競技などの多くのスポーツ障害に対して、専門医がMRIなどの精密機器を使用して、障害の部位を解明し迅速に診断します。各スポーツの専門的な知識と医学的根拠に基づいた治療技術を持った療法士がリハビリテーションをさせていただいております。
けがを治すだけではなく、けがをした状態よりさらにパフォーマンスアップしていただくことをコンセプトに安全かつ迅速なスポーツ復帰をサポートさせて頂きます。
万が一、けがをした時や少しでもおかしいなと感じたら我慢せず、まずは診察にお越しください。
スポーツ傷害

スポーツ傷害
「外傷」と「障害」はどう違うのか?
「外傷」とは言い換えると「ケガ」であり、外から加わる一回の大きな力によって骨折や脱臼、捻挫などを起こす急性のスポーツ傷害です。それに対し「障害」は、繰り返して小さな力が骨や筋肉、靭帯、関節軟骨などに加わって起こすスポーツ傷害です。言い換えると「故障」となります。
○外傷(ケガ)
デッドボールが当たって打撲した、テニスで捻挫した、スノーボードで骨折したなど
○障害(故障)
野球で肘が少しずつ痛くなってきた、マラソンでだんだんアキレス腱が痛くなってきたなどスポーツ外傷とスポーツ障害、この二つを総称して「スポーツ傷害」と表現されます。
障害(故障)は外傷(ケガ)と違って予防できます!
スポーツ障害例)野球肩

スポーツ障害例)野球肩
野球のように、投げる動作を繰り返すことは、肩や肘に対する負担が大きいため、これらの部位に痛みを訴えることが多くなります。投球による少年の肩の痛みは、骨(骨端線を含む)、筋肉や関節内にキズがついて起こります。
上腕骨の骨端線部(成長線とも言われ、骨が成長するために重要な部分です)に引っ張る力が加わり、骨端線の軟骨が傷ついて徐々に離開(リトルリーグショルダー)してしまうのです。
痛みは投げる時に起こり、安静にしていれば痛みません。上腕骨の付け根付近を押さえると痛みを訴えることがあります。診断にはレントゲン写真が必要となります。
痛みを訴えた場合は、決して我慢せず、投球制限をして骨が治るまで待ちまバッティング、走塁、守備などは痛みがなければ続けても影響はありません。
治ったかどうかは痛みだけで判断せず、定期的にレントゲン写真を撮り、骨端線が開いていないことを確認してから投球を再開します。
新たな治療選択

新たな治療選択
保存的療法では、注射や投薬による薬物療法、ギプス療法、装具療法、神経ブロック療法、リハビリテーションなどの治療があり、外科的療法では関節鏡手術などがあります。
保存療法は症状を抑えるだけで根本的な改善は期待できず、手術療法は手術による負担や心配・不安が大きいなどの問題があります。
保存療法によってだましだまし痛みや炎症をコントロールするか、それとも手術をするという判断をする選択しかなく、何らかの理由で手術を受けられない方や手術を受けたくない方については、保存療法でしのぐしかない状態でした。
当センターでは、スポーツ専門医の正確な診断のもと新たな治療選択として、体外衝撃波治療と再生医療(PRP療法)にも対応しております。
肩関節専門治療について
About shoulder joint specialized treatment
肩関節専門治療
肩関節専門治療
肩関節は人体の関節の中で最大の可動域(動かすことのできる範囲)を持った関節です。そしてたくさんの筋肉がバランスよく動くことによってさまざまな動作を可能にしています。
そのために生じる病気も数多く存在します。
筋肉や腱などの炎症、断裂によって肩が痛くなることや(腱板断裂)、関節包(骨を包む袋)の障害によって肩が脱臼しやすくなる(反復性脱臼)などが代表的なものです。
肩関節鏡は皮膚や筋肉の正常な組織を出来る限り損なわず、炎症や断裂している部分を観察し、修復することが出来る手術方法であり、近年盛んに行われるようになってきました。
主な疾患と治療について
About major diseases of the shoulder joint
肩の治療について
- 肩腱板断裂
-
腱板とは肩を挙上するための筋肉の総称で、棘上筋、棘下筋、小円筋、肩甲下筋という4本の筋肉を言います。これらの筋肉が協調して肩が動きます。腱板断裂とはこれらの筋肉の腱部分が切れてしまう状態です。
- Q.なぜ切れるのでしょうか?
- A.転倒するなどのけがが原因となる場合と、肩の使いすぎで擦り切れる場合があります。
- Q.どのような症状ですか?
- A.肩が挙がらない、肩を挙げる動作が痛い、夜寝るとシクシク痛い、などが主な症状です。
- Q.どうやって診断するのですか?
- A.腱はレントゲンには写りません。腱の断裂はMRI検査によって発見できます。
- Q.どんな治療がありますか?
- A.痛み止めの内服や注射、リハビリといった保存療法で痛みがなくなる患者さんが多いです。
- Q.どのような時に手術になりますか?
- A.3ヶ月以上痛みが続く人や、肩をよく使う人、肩に力が入らない人などでは、手術が必要となることがあります。
- Q.手術方法にはどのようなものがありますか?
- A.腱の切れた大きさによって手術方法を選択します。
肩関節専門治療
腱板の断裂が小さい場合
関節鏡視下腱板縫合術を行います。
腱の断裂部位を関節鏡を使って確認し、アンカーという糸のついた釘を骨に埋め込み腱を縫合する方法です。
小さい断裂の場合は、アンカーを1つ、大きい断裂の場合は、アンカーを3個から4個使って断裂した腱板を縫合します。関節鏡手術(内視鏡手術;メスで穴をあけカメラで観察し、処置する手術)
正常な皮膚や筋肉などの組織の損傷が少なく、傷が目立たない、痛みが少ない、動きの制限が少ないなどの利点があります。
- 肩関節脱臼
-
スポーツ中のけがで外れる場合が多く、肩をぶつけてしまったり、転倒したときに発生します。一度外れると肩が外れやすくなり(脱臼癖)、肩を動かすと外れそうな不安感が生じます。
- Q.どうして外れやすくなるのですか?
- A.肩関節を包んでいる関節包という袋の中にある関節上腕靭帯や関節唇が肩甲骨関節窩から剥がれてしまうために、上腕骨が関節から外れやすくなっています。
- Q.どうやって診断するのですか?
- A.関節上腕靭帯や関節唇は骨ではないので、レントゲンには写りません。そのため、MRIや造影CT検査を行う必要があります。これらの検査を行うことにより、靭帯や関節唇の断裂が診断できます。
- Q.どんな治療がありますか?
- A.断裂した靭帯や剥がれた関節唇をもとの位置に戻す手術を行うことによって、不安感はなくなり、外れないようになります。手術方法として現在、関節鏡手術と直視下手術の二種類の方法が行われています。
肩関節脱臼の手術例
直視下手術(切開手術;メスで大きく切る手術)
従来から行われてきた方法で、手術後の再脱臼が少ない(約5%)という利点がありますが、 傷が大きく、外旋動作(肘を曲げて前腕を開く動作)の制限が残りやすく、かたくなる場合があります。
関節鏡手術(内視鏡手術;メスで穴をあけカメラで観察し、処置する手術)
正常な皮膚や筋肉などの組織の損傷が少なく、傷が目立たない、痛みが少ない、動きの制限が少ないなどの利点があります。
- 五十肩
-
- Q.五十肩ってどんな病気ですか?
- A.“肩関節周囲炎”、“肩関節拘縮”などいろいろな病名で表現されます。
肩関節包という肩関節を包む袋の中で炎症を起こすことによって起こる病気です。 - Q.どんな症状がでますか?
- A.肩が動かない、動かすと痛い、夜寝ているとシクシク痛いなどの症状がでます。
- Q.どうやって診断するのですか?
- A.骨の病気ではないのでレントゲンでは診断が困難な場合があります。
また、腱板断裂の症状とよく似ているため鑑別が必要です。MRI検査で腱板が切れていない、造影検査で関節が広がらないなどで診断を確定します。 - Q.どんな治療がありますか?
- A.痛みの強い時期には痛み止めの内服や注射で痛みを和らげます。
痛みが少なく固まってしまった時期では、ストレッチなどのリハビリを行うことで動きが回復してきます。 - Q.どのような時に手術になりますか?
- A.3ヶ月以上痛みが続く人や、肩をよく使う人、肩に力が入らない人などでは、手術が必要となることがあります。
- Q.どのような時に手術になりますか?
- A.注射やリハビリを行っても動きが良くならない場合に手術を行います。
関節鏡を使って硬くなった関節包を切離する方法で肩の動きの回復に努めます。
- スポーツ障害肩
-
野球の投球動作や、バレーボールのアタック、テニスのサーブなどの動作を繰り返すことで、肩の痛みが発生します。筋肉の疲労で起こるので、安静にしていると回復する場合が多いですが、痛みを我慢して続けた場合、腱板断裂や関節唇損傷などが起こってしまいます。腱板断裂や関節唇損傷が起こってしまうとリハビリや注射などでは痛みが取れなくなり、手術が必要となる場合があります。手術は関節鏡を使って損傷部位を確認し、修復します。
- 変形性肩関節症
-
肩関節を構成する上腕骨頭と関節の受け皿(関節窩)の表面を覆っている軟骨が破壊されている状態で、痛みや変形により肩の動きが制限されます。夜間痛、動作時痛、安静時痛などがあり、関節に水が溜まることもあります。
保存治療は内服、注射による治療が中心です。手術適応となれば、人工肩関節置換術を行います。傷んだ上腕骨頭と関節の受け皿の骨を切除し、人工関節を挿入します。当院では、近年新しい治療法として認可されたリバース型人工関節置換術を行います。
- 肩鎖関節脱臼
-
肩鎖関節とは鎖骨と肩甲骨からなる関節です。日常生活では自転車事故や転落・転倒、スポーツではラグビーや柔道等のコンタクトスポーツにより肩の外側を強く打ち付けることにより受傷します。この際、肩鎖関節が外れることで肩鎖関節に付着している靭帯や筋肉が損傷をうけることもあります。
関節が外れる方向・程度により捻挫(Ⅰ型)、亜脱臼(Ⅱ型)、脱臼(Ⅲ~Ⅵ型)に分類されます。Ⅰ型、Ⅱ型では保存治療を選択します。三角巾で2~3週間の固定を行い、リハビリで肩関節の動きや筋力回復を行っていきます。
Ⅲ型で肩をよく使う人やⅣ型以上の場合は手術が必要となります。手術で傷んだ靭帯・筋肉の修復、脱臼した関節の修復を行います。
膝の治療について
- 膝靭帯損傷
-
交通事故やスポーツによって大きな力が加わり、膝の靭帯に損傷が生じることがあります。
膝には4つの靭帯があり、場所によって、内側側副靭帯、外側側副靭帯、前十字靭帯、後十字靭帯に分けられます。内側側副靭帯と外側側副靭帯は膝の横方向への動き、前十字靭帯と後十字靭帯は前後方向への動きに連動しており、そこに無理な力が加わるとそれぞれの靭帯が損傷してしまいます。特に損傷を受けやすいのは内側側副靭帯と前十字靭帯ですが、非常に強い力が加わった場合は、複数の靭帯が損傷してしまう場合もあります。
治療方法はどの靭帯をどれくらい損傷しているかによって変わります。
内側側副靱帯と外側側副靭帯の場合は、初期の段階で治療できれば、ダメージが大きくても手術せずに保存的治療で回復することがほとんどです。ケガをした直後の痛みがある時期は安静にして、状況に応じてギプスで固定します。その後サポーターやテーピングをしながら、少しずつ膝を動かして元の状態に戻していきます。
前十字靭帯、後十字靱帯の損傷では、外科的治療を行います。手術方法としては、関節鏡下で靭帯を再建する手術があります。手術後は、早い段階からリハビリテーションを実施していきます。
- 半月板損傷
-
半月板損傷は膝をひねるときに大きな力や衝撃がかかると起きやすく、スポーツであれば、ジャンプしたときの着地の仕方に問題があったり、サッカーやバスケットボールなどで見られる急な切り返しの動きをしたりしたときによく起きます。また、膝の前十時靱帯や内側側副靭帯の損傷に伴って、半月板も一緒に損傷する場合あります。
半月板は加齢とともに変性して障害を生じやすい状態になるため40代以降では激しい動きや力が加わったわけではなく、ちょっとした動作だけでも半月板損傷が起きやすくなります。中高年になると変形性膝関節症に伴って内側半月板損傷が起きることもあります。
主な治療法は、軽症であればサポーターやテーピングで患部を固定し、抗炎症剤や鎮痛剤を用いるのが一般的で、リハビリテーションも同時に実施します。
症状がなかなか改善しなかったり、重症だったりする場合には、関節鏡下で手術を行います。半月板から損傷した箇所を切り取る切除術と、損傷部分を糸で縫い合わせる縫合術の2種類がありますが、切除術の場合は半月板を取り除くことによって膝軟骨の消耗が進んでしまう例もあるため、当院では基本的には縫合術を行います。ただし、損傷した半月板の状態によって縫合が難しいと判断された場合は切除術を行うこともあります。
肘の治療について
- 野球肘
-
野球肘とは投球動作の繰り返しによって起こる肘の障害であり、離断性骨軟骨炎、靭帯損傷、変形性関節症などを包括的に含む病名です。肘には多くの骨や軟骨、靭帯、腱などが存在し、投球動作を繰り返すことで肘関節に負担がかかり発症します。
野球肘は痛みの部位により内側型、外側型、後方型に分類されます。
内側型では、肘の内側部(内側上顆)に付着する靭帯や筋肉の牽引力によって剥離骨折や靭帯損傷が起こります。
外側型では、肘外側部にある上腕骨小頭などへの圧迫や剪断力によって炎症や骨折が起こります。代表的なものとして離断性骨軟骨炎があります。
後方型では、上腕骨後方にある凹んだ部分(肘頭窩)にストレスがかかることで、疲労骨折や骨棘形成が起きます。
いずれも早期発見であれば、まずは投球動作を中止して肘の安静を徹底します。
痛みなどの症状が安静によって落ち着いた後に、リハビリテーションで肘関節の可動域改善や筋力強化を行い、スポーツ復帰へのサポートを行います。
痛みの症状や、肘の状態によっては手術が必要になることもありますので、痛みを感じたら早期に診断を受けていただくことが大切です。
足の治療について
- 足関節靭帯損傷
-
足関節外側靭帯は、足関節の外くるぶしの下端についている3つの靭帯(前距腓靭帯、踵腓靭帯、後距腓靭帯)です。
スポーツの最中、段差を踏みはずした際に足を内側にひねって受傷します。スポーツ外傷の中では最も頻度の高いケガです。最も損傷頻度が高いのは前距腓靭帯、次いで踵腓靭帯で、後距腓靭帯を損傷することは稀です。損傷の程度によって3段階に分けて治療方法が決められます。
適切な治療をおこなえば、手術をすることなく良好に治癒し、スポーツ復帰も可能ですが、放置したり、治療がうまくいかない場合には、足関節に痛みや不安定性が残り、たびたび捻挫を繰り返すことになります。
受傷直後(現場)であれば、RICE(安静、アイシング、圧迫、拳上)療法をおこないます。
グレードⅡ(靭帯の部分断裂)までであれば、理学療法を主体とした保存治療と装具の使用により早期のスポーツ活動が可能です。
グレードⅢ(完全断裂)では一定期間ギブス固定をおこない、断裂した靭帯をつける必要があります。損傷がひどい場合には外科的に靭帯を再建する必要があります。
当院では、関節鏡下での足関節外側靭帯再建術を実施しています。
- 足関節インピンジメント症候群
-
バレエダンサーやサッカー選手は足関節を底屈(足首を伸ばす)することが多く、足首の後ろ側を痛めるケースが多く見られます。
足関節の距骨という骨の後ろ側が大きく突き出していたり、離れて過剰骨となっている人(三角骨といいます)が何度も足関節を底屈すると、その骨が脛骨と踵骨の間に挟まりこみ(インピンジメント)足関節の後方に炎症を起こし、痛みの原因となります。
治療はまず保存療法が選択されます。
炎症を抑えるために ①安静にする ②痛み止めや炎症を抑える注射を行う、などといった治療が選択されます。
保存療法では痛みが取れない場合には、手術療法が選択されます。手術では関節鏡を使用して三角骨の摘出、並びに長母趾屈筋腱の腱鞘の切開を行います。
- 足底腱膜炎
-
長時間の立位や歩行、ランニングなど足底に負担の加わる動作を過剰に繰り返すことにより足底腱膜に炎症が生じ、踵(かかと)の内側前方から中央にかけて痛みが生じます。この症状が足底腱膜炎であり、軽いものであればインソール(装具)やテーピング、温熱療法などで痛みを取り除く保存治療を行います。
<体外衝撃波療法(※難治性足底腱膜炎は保険適用)>
当院では、足底腱膜炎に対して、体外衝撃波療法も行っています。衝撃波を患部(足底腱膜)に照射することで除痛効果が期待できる、整形外科領域では新しい治療法になります。また、難治性足底腱膜炎では、保険適用の対象になります。体外衝撃波療法の詳しい情報はこちら><PRP療法(※保険外診療)>
当院では、足底腱膜炎に対して、PRP療法も行なっています。患者様ご自身の血液中に含まれる血小板を利用した再生医療で、海外では10年以上の実績があり、野球の田中将大選手や、大谷翔平選手が行なったことでも知られている治療法です。PRP療法の詳細情報はこちら>
股の治療について
- 大腿骨寛骨臼インピンジメント(FAI)
-
サッカーやアイスホッケーなどのスポーツで深い股関節屈曲に伴う内転や内旋の複合的な運動を繰り返す事で発症しスポーツ活動が制限される疾患です。
FAIは寛骨臼、もしくは大腿骨の軽度な骨性変形を背景として、股関節運動における繰り返しの衝突(インピンジメント)によって、関節唇および軟骨に損傷が生じます。その結果、症状として鼠径部痛が引き起こされます。関節軟骨損傷に進行すると変形性股関節症の一因になり得ます。
通常はリハビリと内服により疼痛をコントロールする保存療法を行います。FAIでは股関節の屈曲・内転・内旋動作から痛みを誘発します。そのため日常生活の中でそのような動作を避ける練習を行います。痛みを誘発しやすい動作の例としては、しゃがむ動作や靴下を履く動作が挙げられます。
保存療法でも症状の改善がない場合には、手術療法が選択されます。手術は関節鏡視下で行われます。痛みの原因である関節唇の縫合により除痛を行う事に加えて、再発予防のために骨形態異常の処置を行います。これにより、変形性股関節症の発症予防にもつながります。手術療法は、アスリートの競技復帰に関して、良好な成績が報告されています。
体外衝撃波治療
Extracorporeal shock wave treatment
体外衝撃波治療とは
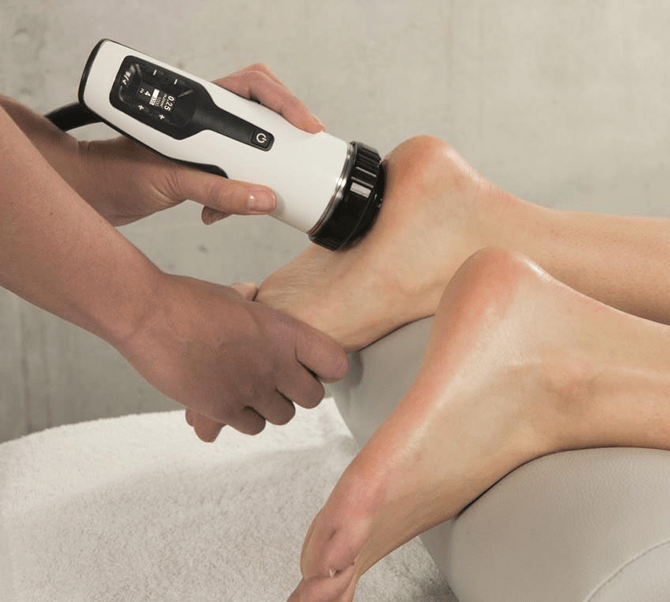
体外衝撃波治療とは
体外衝撃波治療とは、欧米を中心に普及してきている治療方法で、痛み・炎症症状といった疼痛性疾患の除痛を目的とした整形外科の新しい治療です。
専門の器械を使用し、器械から出る衝撃波を患部に照射します。
低侵襲で安全な治療です。
体外衝撃波治療の効果
体外衝撃波治療の効果
痛み・炎症症状を引き起こしている部位に衝撃波を照射することで、照射した部位組織の痛覚を感じる神経終末の破壊と器械的な細胞刺激により「除痛」「組織修復作用」の効果があるとされています。
※治療効果は、患者様により異なります。
平均的治療効果は、60~80%と報告されています。
保険適応対象の疾患
保険適応対象の疾患
「難治性の足底腱膜炎」・・・足底腱膜炎でも、6ヶ月以上保存治療を行って効果がない足底腱膜炎
自由診療対象の疾患
足部 :足底腱膜炎、アキレス腱炎、アキレス腱付着部炎
膝 :膝蓋腱炎
肘 :上腕骨外上顆炎、上腕骨内上顆炎
肩 :石灰化沈着性腱板炎
骨折 :偽関節、疲労骨折
その他 :早期の離断性骨軟骨炎、早期の骨壊死
衝撃波治療の合併症(有害事象)について
「腫脹」「発赤」「血腫」「点状出血」「疼痛」がありますが、重篤な副作用の可能性は低いです
禁忌(体外衝撃波治療を受けられない症状)のご案内
以下の症状がある場合は、体外衝撃波治療を受けられません。
・血友病など未治療の血液凝固障害のある場合
・抗凝固剤を服用している場合
・血栓症の場合
・悪性腫瘍の場合
・妊娠している場合
・6か月以上の長期間コルチゾン治療を受けている場合、又は最後のコルチゾン注射から6週間経過していない場合
体外衝撃波治療の治療当日の流れ
① セッティング(診察室またはリハビリ室にて)
衝撃波の照射部位を決定し、マーキングします。
② 照射(リハビリ室にて)
照射部位に衝撃波を照射します。低エネルギーから始め徐々にエネルギーを上げていきます。
痛みの程度を確認しながら行います。(1週間ごとに3回照射を実施します。)
③ 終了(リハビリ室にて)
照射部位の状態を確認し、問題なければ終了です。
④ 再診
再度診察した際に、状態を確認し継続するかどうか決定します。
照射後、なにか問題があれば、連絡頂ければ幸いです。
3回目の照射実施後、1週後に受診いただき、状態を確認しその後の治療方針を決定します。
体外衝撃波治療の診療費について
*難治性の足底腱膜炎に対して(初診料・再診料、検査費用は別途かかります)
1割負担の方 5,000円(治療一連につき)
2割負担の方 10,000円(治療一連につき)
3割負担の方 15,000円(治療一連につき)
*保険適応の場合、衝撃波の診療費は、治療一連につきの費用です。
2回目以降の照射については、再診料や検査費用のみとなります。
他部位への照射や期間が開いての同部位への再開に関しては、度衝撃波の診療費を頂くこととなります。
*「難治性の足底腱膜炎」以外の方は、すべて自由診療となります
1回目16,500円(税込)
2回目5,500円(税込)
3回目5,500円(税込)
その他、ご不明な点につきまして、治療に関することはリハビリテーションスタッフへ、費用に関することは医事課スタッフへ、それぞれお問い合わせ頂けますようお願いいたします。
医師紹介
doctor referral
卒業大学
- ・名古屋大学医学部(2002年卒)
- ・名古屋大学医学部大学院(2013年卒)
経歴
- ・2002年~ 亀田総合病院
- ・2007年~ 岡崎市民病院
- ・2010年~ 名古屋大学大学院医学系研究科
- ・2012年~ The Scripps Research institute
- ・2013年~ 名古屋大学病院
- ・2014年~ Centre Hospitalier privé Saint Grégoire
- ・2014年9月~ 刈谷豊田総合病院
- ・2020年4月~ 中之島いわき病院
資格
- ・日本整形外科学会認定 整形外科専門医
- ・日本整形外科学会認定 スポーツ医
- ・日本整形外科学会認定 リウマチ医
- ・日本スポーツ協会公認スポーツ医
所属学会
- ・日本整形外科学会
- ・日本肩関節学会
- ・日本肘関節学会
- ・日本足の外科学会
- ・日本関節鏡・膝・スポーツ整形外科学会(JOSKAS)
- ・日本整形外科スポーツ医学会
患者様の社会背景、年齢、職業、競技レベルに応じて、保存治療と手術治療の中から個々の希望に応じた治療を提案し、それぞれのゴールに向かって病院スタッフとともにチーム一丸となり最良の治療を提供いたします。
関節鏡を用いた四肢関節の軟骨、腱、靭帯の損傷に対する修復あるいは再建を中心に、肩の人工関節置換術にも対応しております。
関節温存手術と人工関節手術それぞれの長所を生かせるように、患者様個々の多様な生活に合わせた治療を心がけていきたいと考えています。

卒業大学
- ・東北大学医学科 (2010年卒)
経歴
- ・2010年~ 杉田玄白記念公立小浜病院初期研修医
- ・2012年~ 公益財団法人丹後中央病院整形外科医員
- ・2012年~ 公益財団法人丹後中央病院 リハビリテーション科医長
- ・2014年~ 関西電力病院脊椎外科・手外科・整形外科医員
- ・2020年4月~ 中之島いわき病院
資格
- ・日本整形外科学会認定 整形外科専門医
- ・日本リハビリテーション医学会認定臨床医
- ・日本整形外科学会 スポーツ医
所属学会
- ・日本整形外科学会
- ・中部日本整形外科災害外科学会
- ・日本関節鏡・膝・スポーツ整形外科学会(JOSKAS)
- ・日本肩関節学会
- ・日本リウマチ学会
- ・日本リハビリテーション医学会
- ・日本人工関節学会
- ・日本脊椎脊髄病学会
整形外科専門医として、身体所見、画像診断、患者様からの訴えを把握し、スムーズかつ的確な診断を行い、必要があれば適切なタイミングで手術をすすめさせていただくことが大事であると考えております。
軟骨の傷み方が高度になると人工関節が必要になりますが、軟骨の傷みが軽度であったり、軟骨は大丈夫でも、靭帯や半月板、腱板が傷んでしまった場合には関節鏡治療が有効です。
笑顔の絶えない、患者様が話しやすい雰囲気の診療スタイルをモットーに、お困りのことがありましたら一度診察にお越しください。
地元大阪での医療の支えになるべく努力してまいりたいと思います。

卒業大学
- ・近畿大学医学部 (2004年卒)
経歴
- ・2006年~ 島田病院(現:運動器ケア しまだ病院)整形外科 医員
八尾はぁとふる病院(2008年兼務) - ・2013年~ 運動器ケア しまだ病院整形外科 医長
- ・2020年~ 運動器ケア しまだ病院整形外科 科長
- ・2025年~ 運動器ケア しまだ病院整形外科 副部長
- ・2026年1月~ 医療法人啓信会 大阪整形外科病院
資格
- ・日本整形外科学会認定 整形外科専門医
私にとって“スポーツ”とは競技だけでなく、健康維持のための運動や日々の活動も含む広い概念であり、年齢を問わず患者様が自分らしく身体を動かせることを大切にしています。診療においてはEBM(科学的根拠)も大事ですが、患者様の背景や価値観を丁寧に汲み取るNBM(ナラティブ・ベースド・メディスン)を重視し、“昨日の自分をこえる”小さな前進を共に目指す姿勢を大切にしています。
こうした積み重ねが生活の質を高め、患者様やご家族、地域に明るさをもたらすと信じています。本院の一員として、スポーツ整形外科・関節外科の知見を活かし、安全で丁寧な医療の提供に努めてまいります。どうぞよろしくお願い申し上げます。

卒業大学
- ・自治医科大学医学部(1996年卒)
経歴
- ・1996年~ 京都府立医科大学整形外科入局
- ・国保久美浜病院、医誠会病院を経て
- ・2006年~ 和田病院整形外科部長
- ・2016年~ かわむらクリニック院長
資格
- ・日本整形外科学会認定 整形外科専門医
- ・日本医師会認定産業医
鶴見区で健康づくりの拠点を目指し、クリニックを開業しております。縁あって、大阪整形外科病院でも水曜日の外来を担当しております。
動きが低下した身体の部分を見つけ、早期に機能が改善できるように的確に調べ、手術の必要な方は大阪整形外科病院にご紹介し、岩城先生にご相談しています。
また、肩の疾患については私も手術を行っています。
それぞれの専門医が専門性の高い治療を行える事が、大阪整形外科病院の強みだと考えています。
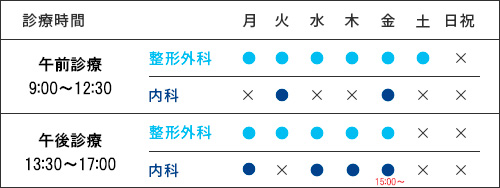
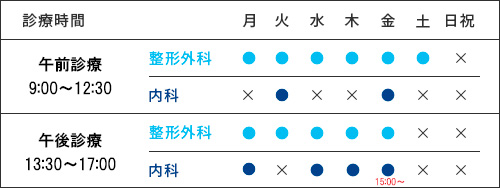
外来担当医表
outpatient doctor
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 9:00-12:30 (受付12:30まで) |
松川 | 谷内 | 川村 | 谷内 | 松川 | 松川(2・4週) |
| 13:30-17:00 (受付17:00まで) |
松川 (診察終了15:00) |
松川 | 谷内 |
受診のご案内
- 【休診日】土曜日午後・日曜日・祝日・年末年始
- 時間外診療・救急外来(整形のみ)は24時間対応いたします。
- ※駐車台数に限りがあるため、できるだけ公共交通機関をご利用ください。
- ※面会時には、病棟のナースステーションで面会の手続きを行って下さい。